皆さん、こんにちは
療活の林です。

リハビリの場面で大腿骨頚部骨折の患者さんを担当することって結構多くないですか?
僕もよく担当しています。
でも最初に頚部骨折の患者さんのリハビリを担当した時、何をしていいのかわからず悩んでいました。
そして一番悩んだのが
「自分が介入して今より状態が悪化したらどうしよう」
でした。そりゃ誰だって自分が介入して悪くなったら嫌ですよね?
ではどうしたら悪化させずにすむか?
その答えはまず大腿骨頚部骨折の病態を知ることだったんです。
大腿骨頚部骨折のリハビリで必要な病態とは?
先輩から
「なんでその患者さん骨折したの?」
「なんでこの患者さんは全置換術したかわかる?」
「術後の脱臼リスク考えてリハビリしなきゃダメだよ?」
って言われませんか?
これは先輩が以下の3つのポイントを知ってもらいたくて聞いていてくれたことなんです。
それは
- 発症理由
- 手術方法
- 脱臼肢位
です。
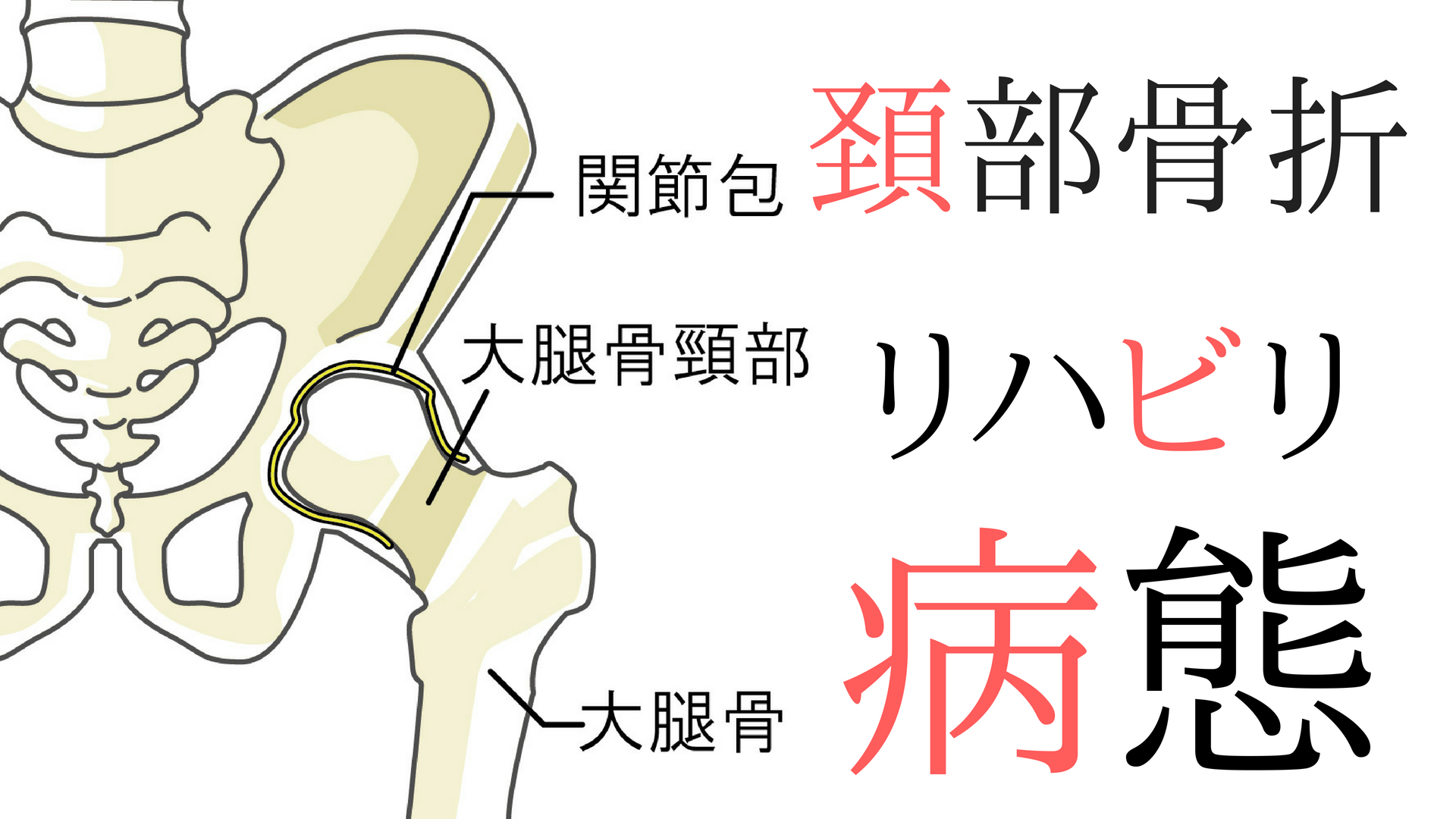
1.大腿骨頚部骨折の発症理由
誘因は転倒した際に大腿骨の大転子を打ってしまった時に生じます。
しかし、ここで疑問に思ったのですが、
子供の時は転んでも大腿骨頸部骨折はしなかったと思います。
皆さんはどうしてだと思いますか。
・・・
・・・
理由としては、骨粗鬆症により骨が脆弱になったことが挙げられます。
特に女性では閉経後に女性ホルモンであるエストロゲン量が減少するため、
破骨細胞が活性化し、骨量が減少してしまうためになります。
私の場合ですと、受傷前の身体のバランスや活動量なども気になってきます。
リハビリのゴール時にどこまで頑張ればいいのか分からなくなってしまうからです。
そのため、リハビリを終了する時の目安になってくると思うからです。
2.大腿骨頚部骨折の手術方法
これはGarden分類によって分けられます。
StageⅠ:不完全骨折
StageⅡ:転移のない完全骨折
StageⅢ:部分転移のある完全骨折
StageⅣ:高度な転移のある完全骨折
に区別されます。
StageⅠ・Ⅱでは、Hansson pin、cannulated cancellous hip screw(CCHS)
StageⅢ・Ⅳでは、人工骨頭置換術
が選択されます。
しかし、実際にはどのStageでもリハビリを担当するときは、
人工骨頭置換術の患者・利用者さんが多いと思います。
なので人工骨頭置換術の切開部位を着目する事が療法士には大切になります。
それにより可動域制限や筋力低下する部位が異なるためです。
切開部位について確認したい方こちら>>>THAの術式調べてますか
3.大腿骨頚部骨折術後の脱臼肢位
では、人工骨頭置換術の脱臼肢位についてはどうでしょうか。
・・・
・・・
答えは
前側方:伸展+内転+外旋
側方:屈曲+外転+外旋
後側方:屈曲+内転+内旋
になります。
せっかくリハビリをしていても脱臼してしまったら患者・利用者さんが困りますよね。
脱臼肢位は積極的なアプローチをする上でも必ず確認しておきたいところになります。
ただ病院によって異なる場合もあるので、Dr.やカルテ上もみておきたいですね。
大腿骨頚部骨折のリハビリまとめ
大腿骨頚部骨折のリハビリで、まず今より状態を悪くしないために必要なことは「病態」を確認すること。
そのポイントは3つ
発症理由➡骨折前の生活を確認し、ゴールを明確にするため
手術方法➡切開部位を確認し、可動域制限や筋力低下を予測するため
脱臼肢位➡リハビリ時に再骨折させず、アプローチをするため
まず担当している患者さんの病態を確認してみてください。
そこが確認できたら次は大腿骨頸部骨折のリハビリの評価について考えていきましょう。
大腿骨頚部骨折のりはビリについて詳しく知りたい方は
>>>触診から紐解く大腿骨頚部骨折のリハビリテーション 評価とアプローチ法
記事の目次ページへ →
病態を理解し、患者・利用者さんの人生をデザインしませんか。
療法士活性化委員会
認定インストラクター 林 凌磨